Будучи глубоко погружённым в сферу метаболического здоровья, я часто замечаю, что обсуждения пищевой чувствительности в основном сосредоточены на аллергиях и непереносимости белков и конкретных пищевых соединений. Однако для людей с диабетом или метаболическими нарушениями существует ещё одна критически важная форма «пищевой чувствительности», заслуживающая нашего внимания: чувствительность к углеводам.
В сегодняшней публикации я хочу рассмотреть, как различие между пищевыми аллергиями и непереносимостью предлагает полезную структуру для понимания уникальных проблем переработки углеводов у людей с диабетом. Такой взгляд может изменить наш подход к диетическому управлению при метаболических заболеваниях.
Спектр пищевой чувствительности: куда вписывается диабет?

Давайте для начала разъясним традиционное различие между пищевыми аллергиями и непереносимостью:
Пищевые аллергии — это реакции иммунной системы на определённые пищевые белки, часто с участием антител IgE, вызывающие воспалительные каскады, которые могут варьироваться от лёгких симптомов до жизнеугрожающих анафилактических реакций. «Большая девятка» аллергенов (рыба, моллюски, молоко, яйца, соя, пшеница, орехи, арахис и теперь кунжут) ответственна за большинство аллергических реакций.
Пищевая непереносимость, напротив, обычно не затрагивает иммунную систему в той же степени. Вместо этого она связана с дефицитом ферментов (например, лактазы при лактозной непереносимости) или химической чувствительностью, препятствующей надлежащей обработке пищи, что приводит к неприятным, но редко угрожающим жизни симптомам.
А как же диабет вписывается в эту парадигму? Я предлагаю рассматривать чувствительность к углеводам при диабете как метаболическую непереносимость — причём с глубокими последствиями для долгосрочного здоровья.
Чувствительность к углеводам: недооценённая метаболическая непереносимость
У здоровых людей организм эффективно перерабатывает углеводы благодаря тонко настроенной гормональной реакции. Инсулин высвобождается в нужное время и в правильных количествах, чтобы транспортировать глюкозу из крови в клетки, где она используется для получения энергии или откладывается про запас.
У людей с диабетом эта система принципиально нарушена:
- Сахарный диабет 1 типа: иммунная система уничтожает бета-клетки, вырабатывающие инсулин, что приводит к абсолютному дефициту инсулина
- Сахарный диабет 2 типа: развивается прогрессирующая инсулинорезистентность, клетки становятся всё менее чувствительны к инсулину, часто с последующей относительной недостаточностью инсулина
Эта дисфункция создаёт то, что можно назвать «непереносимостью углеводов» или «глюкозной непереносимостью» — термины, действительно используемые в клинической практике, но редко объясняемые в контексте пищевой чувствительности.
Механизм прост, но глубок по смыслу:
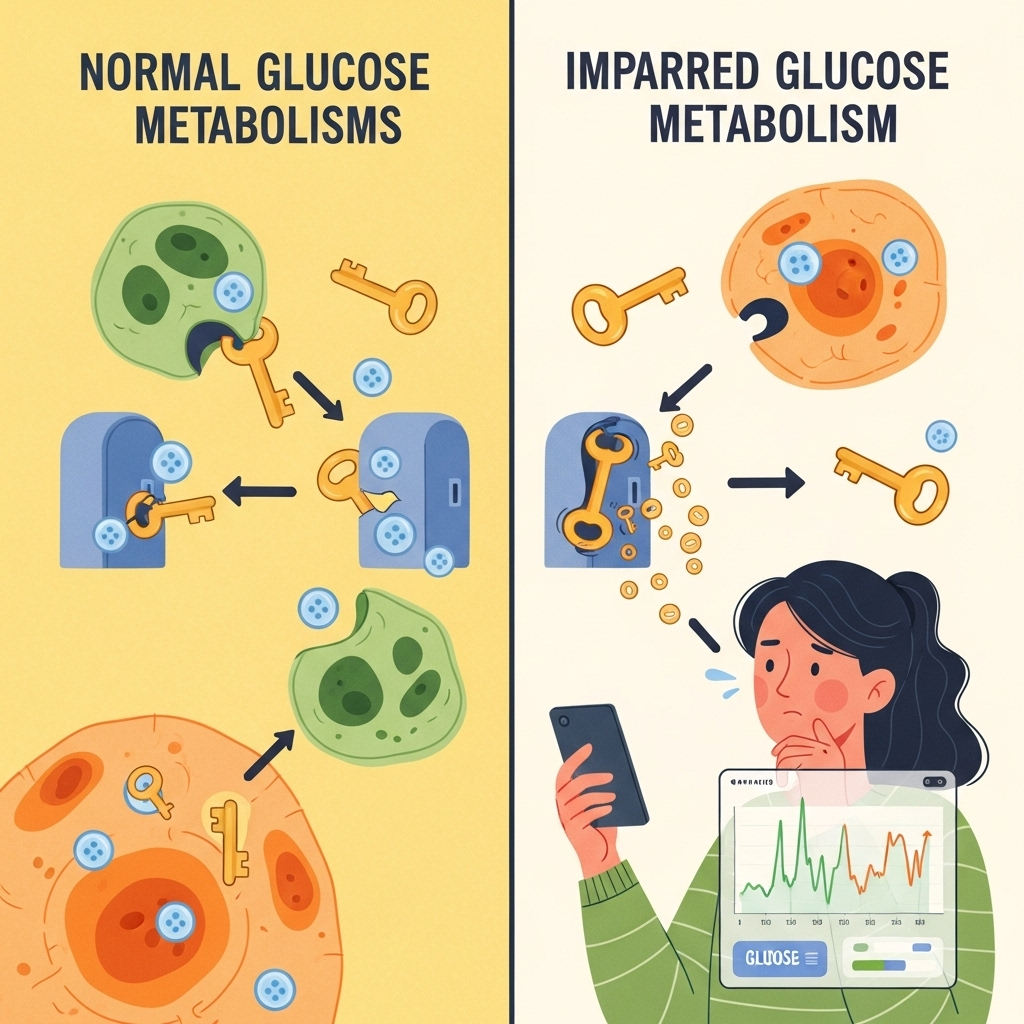
- Углеводы употребляются и расщепляются до глюкозы
- Без надлежащего действия инсулина глюкоза накапливается в крови
- Эта гипергликемия вызывает как острые симптомы, так и долговременное повреждение тканей
- В отличие от обычной пищевой непереносимости, приводящей в основном к дискомфорту, нелеченная углеводная непереносимость ведёт к серьёзным осложнениям, затрагивающим сердечно-сосудистую систему, почки, глаза и нервы
Параллели в управлении: уроки классических пищевых чувствительностей
Интересно, что стратегии управления обычной непереносимостью во многом совпадают с оптимальными подходами к диабету:
Идентификация и мониторинг:
- При лактозной непереносимости люди узнают, какие молочные продукты и в каких количествах вызывают симптомы
- При диабете современные мониторы глюкозы позволяют в реальном времени отслеживать, как определённые углеводы влияют на уровень сахара
Персональные пороги:
- Кто-то с лёгкой гистаминовой непереносимостью может переносить небольшое количество провоцирующих продуктов
- Аналогично, толерантность к углеводам при диабете варьирует — одни могут нормально усваивать умеренные количества одних углеводов, у других скачок глюкозы наступает даже при минимальном потреблении
Дополнительные стратегии:
- Фермент лактаза помогает при лактозной непереносимости
- Экзогенный инсулин (или препараты, усиливающие действие эндогенного) выполняет роль «недостающего фермента» в метаболизме углеводов при диабете
Модификация потребления:
- Люди с чувствительностью к FODMAP уменьшают порции или выбирают продукты с низким содержанием FODMAP
- Люди с диабетом могут выбирать углеводы с низким гликемическим индексом, подбирать оптимальное время и контекст потребления углеводов, либо использовать целенаправленную физическую нагрузку для лучшей утилизации глюкозы
Главное отличие? Классическая пищевая непереносимость обычно вызывает лишь временный дискомфорт, а углеводная непереносимость при диабете незаметно повреждает ткани всего организма при отсутствии контроля. Поэтому понимание и управление такой метаболической непереносимостью особенно важно.
За пределами избегания: метаболическая гибкость как цель
Хотя модель «аллергия—непереносимость» полезна для понимания диабета, нам нужно выходить за рамки простой тактики избегания. Целью лечения диабета не обязательно является полное исключение углеводов, а развитие метаболической гибкости — способности эффективно использовать различные источники энергии (в том числе углеводы) без значительных скачков глюкозы в крови.
Стратегии повышения метаболической гибкости включают:
-
Стратегический выбор углеводов: предпочтение питательным, богатыми клетчаткой продуктам, вызывающим минимальный скачок глюкозы
-
Последовательность приёма пищи: употребление белка, жиров и клетчатки до углеводов для ослабления гликемического ответа
-
Силовые упражнения: наращивание мышц для улучшения утилизации глюкозы
-
Физическая активность в зоне 2: повышение митохондриальной ёмкости и чувствительности к инсулину
-
Достаточный сон и контроль стресса: устранение факторов, которые независимо усугубляют инсулинорезистентность
-
Ограничение времени приёма пищи: использование циркадных ритмов организма для оптимизации метаболизма
-
Медикаменты и добавки: продуманное использование инструментов — от метформина до берберина, когда это уместно
Главное преимущество такого подхода — он признаёт реальность чувствительности к углеводам, но предлагает путь к улучшению метаболического здоровья, а не навязывает пожизненные ограничения.

Заключение: новый взгляд на диабет как на пищевую чувствительность
Рассмотрение диабета через призму пищевой чувствительности — особенно непереносимости углеводов — даёт как практические, так и психологические преимущества. Это снимает чувство вины, акцентируя биологическую природу состояния. Это также показывает, как принципы управления other пищевыми чувствительностями можно эффективно применять к заботе о диабете.
Признавая чувствительность к углеводам как законную метаболическую непереносимость, мы можем подходить к управлению диабетом с большей точностью, сочувствием и эффективностью. Цель — не только избегать скачков сахара, а восстанавливать метаболическое здоровье шаг за шагом: через каждую трапезу, тренировку и хороший сон.
Неважно, есть ли у вас диабет или вы поддерживаете того, кто сталкивается с ним, надеюсь, эта структура поможет вам уверенно и осознанно выстроить сложные отношения между едой и метаболизмом.
Источники:
-
Ludwig DS, Ebbeling CB. The Carbohydrate-Insulin Model of Obesity: Beyond "Calories In, Calories Out". JAMA Intern Med. 2018;178(8):1098-1103. doi:10.1001/jamainternmed.2018.2933
-
Hallberg SJ, McKenzie AL, Williams PT, et al. Effectiveness and Safety of a Novel Care Model for the Management of Type 2 Diabetes at 1 Year: An Open-Label, Non-Randomized, Controlled Study. Diabetes Ther. 2018;9(2):583-612. doi:10.1007/s13300-018-0373-9






